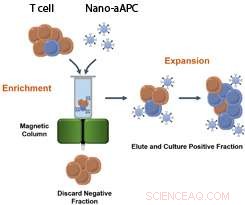
 p Este é um gráfico que mostra um processo para produzir um grande número de ativados, células T personalizadas usando nanopartículas magnéticas e uma coluna. Crédito:Karlo Perica / Johns Hopkins Medicine
p Este é um gráfico que mostra um processo para produzir um grande número de ativados, células T personalizadas usando nanopartículas magnéticas e uma coluna. Crédito:Karlo Perica / Johns Hopkins Medicine
p Nos últimos anos, pesquisadores têm buscado intensamente a imunoterapia, uma forma promissora de tratamento que depende do controle e do treinamento do próprio sistema imunológico do corpo para combater melhor o câncer e as infecções. Agora, Os resultados de um estudo liderado por pesquisadores da Johns Hopkins sugerem que um dispositivo composto de uma coluna magnética emparelhada com nanopartículas magnéticas personalizadas pode ser a chave para levar a imunoterapia para uso clínico generalizado e bem-sucedido. Um resumo da pesquisa, conduzido em células de camundongo e humanas, aparece online em 14 de julho no jornal
ACS Nano . p A equipe da Johns Hopkins se concentrou em treinar e multiplicar rapidamente os glóbulos brancos do sistema imunológico, conhecidos como células T, devido ao seu potencial como uma arma eficaz contra o câncer. de acordo com Jonathan Schneck, M.D., Ph.D., um professor de patologia, medicina e oncologia no Instituto de Engenharia Celular da Escola de Medicina da Universidade Johns Hopkins. "O desafio tem sido treinar essas células com eficiência suficiente, e fazê-los dividir rápido o suficiente, que poderíamos usá-los como base de uma terapia para pacientes com câncer. Demos um grande passo para resolver esse problema, " ele diz.
p Em uma tentativa de simplificar e agilizar as terapias celulares imunológicas, Schneck, Karlo Perica, um M.D./Ph.D recente. graduado que trabalhou no laboratório de Schneck, e outros trabalharam com glóbulos brancos artificiais. Essas chamadas células apresentadoras de antígenos artificiais (aAPCs) foram pioneiras no laboratório de Schneck e se mostraram promissoras na ativação do sistema imunológico de animais de laboratório para atacar as células cancerosas.
p Fazer isso, Perica explica, os aAPCs devem interagir com células T ingênuas já presentes no corpo, aguardando instruções sobre qual invasor específico atacar e batalhar. Os aAPCs se ligam a receptores especializados nas superfícies das células T e "apresentam" a elas proteínas distintas chamadas antígenos. Este processo ativa as células T para repelir um vírus, bactéria ou tumor, bem como para fazer mais células T.
p Em um estudo anterior em ratos, A equipe de Schneck descobriu que as células T naive são ativadas de forma mais eficaz quando vários aAPCs se ligam a diferentes receptores nas células, e então foram expostos a um campo magnético. Os ímãs aproximaram os aAPCs e seus receptores, preparar as células T para combater o câncer alvo e se dividir para formar mais células ativadas.
p Mas as células T ingênuas são tão raras no sangue quanto uma "agulha em um palheiro, "Perica diz. Como o objetivo final é colher células T de um paciente a partir de uma amostra de sangue, em seguida, treine-os e expanda seus números antes de colocá-los de volta no paciente, A equipe de pesquisa de Schneck olhou para os ímãs como uma forma potencial de separar as células T ingênuas de outras no sangue.
p A equipe misturou plasma sanguíneo de camundongos e, separadamente, humanos com aAPCs magnéticos contendo antígenos de tumores. Eles então correram o plasma através de uma coluna magnética. As células T que lutam contra o tumor ligaram-se a aAPCs e aderiram às laterais da coluna, enquanto outras células foram lavadas e descartadas. O campo magnético da coluna ativou as células T, que foram então lavados em um caldo nutritivo, ou cultura, crescer e se dividir. Depois de uma semana, seus números aumentaram em cerca de 5, 000 a 10, 000 vezes. Como o número dessas células pode ser expandido com rapidez suficiente para ser terapeuticamente útil, a abordagem pode abrir a porta para tratamentos de imunoterapia individualizados que dependem das próprias células do paciente, diz Perica.
p Schneck diz que o uso de células T ingênuas pode tornar a nova técnica útil para mais pacientes do que outra imunoterapia que está sendo testada, que depende de outros glóbulos brancos chamados linfócitos infiltrantes de tumor. Essas células já são "treinadas" para lutar contra o câncer, e os pesquisadores mostraram algum sucesso no isolamento de algumas das células de tumores, induzindo-os a se dividir, e, em seguida, transferindo-os de volta para os pacientes. Mas, Schneck diz, nem todos os pacientes são elegíveis para esta terapia, porque nem todos têm linfócitos infiltrantes de tumor. Por contraste, todas as pessoas têm células T ingênuas, portanto, os pacientes com câncer podem se beneficiar potencialmente com a nova abordagem, tenham ou não linfócitos infiltrantes de tumor.
p "Os aAPCs e a coluna magnética juntos fornecem a base para simplificar e agilizar o processo de geração de células T específicas de tumor para uso em imunoterapia, "diz Juan Carlos Varela, M.D., Ph.D., um ex-membro do laboratório de Schneck que agora é professor assistente na Medical University of South Carolina.
p Os pesquisadores descobriram que a técnica também funcionou com uma mistura de aAPCs contendo vários antígenos, que eles dizem que pode ajudar a combater o problema de tumores que sofrem mutação para escapar das defesas do corpo. "Conseguimos vários chutes à baliza, "Schneck diz.
p Embora a equipe tenha testado inicialmente o novo método apenas em antígenos de câncer, Schneck diz que também pode funcionar em terapias contra doenças infecciosas crônicas, como o HIV. Ele diz que se mais testes correrem bem, os testes clínicos da técnica podem começar dentro de um ano e meio.
