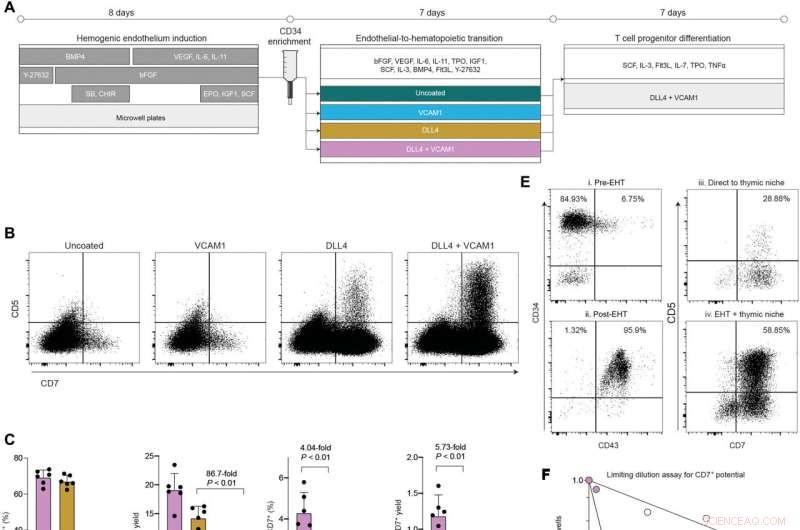
A presença de DLL4 e VCAM1 durante a transição endotelial para hematopoiética suporta o desenvolvimento de HSPC com potencial robusto de células T.(A ) Visão geral esquemática da plataforma quimicamente definida para a produção de progenitores hematopoiéticos multipotentes e progenitores de células T a partir de células-tronco pluripotentes. (B ) Análise de citometria de fluxo da saída de células T progenitoras após a transição de células de 7 dias em cada condição de revestimento EHT para um nicho tímico comum definido por mais 7 dias. (C ) Quantificação da frequência e rendimento de CD7
+
progenitores linfoides e CD7
+
, CD5
+
Progenitores de células T após 7 dias no nicho tímico (média ± SD, n =6). Indicado P os valores refletem o resultado do teste de Mann-Whitney. (D ) Desenho experimental para avaliar o efeito de adicionar ou omitir a fase de cultura EHT antes de transferir células para o nicho tímico. (E ) Imunofenótipo de células geradas com ou sem a fase de cultura EHT. Os números em (E) correspondem ao esquema em (D). (F ) Resultados da análise de diluição limitante para avaliar a frequência de células com CD7
+
Potencial linfoide NK/T dentro do CD34
+
população com ou sem um passo EHT. Os números de células indicados foram semeados em placas de 96 poços e cultivados por um total de 14 dias (7 dias EHT + 7 dias meio de diferenciação pró-T ou 14 dias meio de diferenciação pró-T). Os poços foram classificados como positivos se contivessem>25 CD7 viáveis
+
células. As frequências foram modeladas como o número de células necessárias para atingir uma taxa de falha de 0,37. (G ) Quantificação do rendimento e frequência de progenitores de células T gerados com ou sem uma fase de cultura EHT. Indicado P valor é para o efeito de EHT no CD5
+
, CD7
+
rendimento, ANOVA de duas vias. Crédito:Avanços Científicos (2022). DOI:10.1126/sciadv.abn5522
Uma equipe de pesquisa da Universidade da Colúmbia Britânica desenvolveu um processo novo, rápido e eficiente para a produção de células imunes que combatem o câncer em laboratório. A descoberta pode ajudar a transformar o campo da terapia de células imunes de um empreendimento caro e de nicho para algo facilmente escalável e amplamente aplicável.
"Nós descobrimos os passos mínimos necessários para guiar eficientemente as células-tronco pluripotentes para se desenvolverem no prato em células imunes, em particular, células T", disse o Dr. Yale Michaels, referindo-se às células mais essenciais do sistema imunológico humano. “Um dos próximos passos em que estamos trabalhando é aumentar isso e fazê-lo funcionar de forma mais eficiente para que possamos produzir células suficientes para tratar pacientes”.
O artigo inovador, publicado na semana passada na revista
Science Advances pelo Dr. Michaels, Ph.D. O estudante John Edgar e uma equipe do laboratório do Dr. Peter Zandstra nos Laboratórios Michael Smith e na Escola de Engenharia Biomédica da UBC descrevem um novo método que agora é a maneira mais rápida conhecida de produzir células T no laboratório.
As células T são fundamentais na terapia CAR T, um tratamento de câncer bem conhecido e bem-sucedido que envolve a obtenção de células imunes do paciente, modificando-as geneticamente para lutar contra o câncer do paciente e infundindo-as de volta no corpo do paciente para combater a doença. Embora esse tipo de terapia tenha uma taxa de eficácia próxima a 50% para alguns tipos de câncer, um novo lote de medicamentos precisa ser criado para cada tratamento, custando cerca de meio milhão de dólares por rodada.
“Como o principal custo associado a esses tratamentos é o fato de serem feitos individualmente, uma estratégia mais econômica poderia ser descobrir como fabricar essas células imunológicas em laboratório usando células-tronco, em vez de retirá-las diretamente de um paciente. ", explica Michaels.
As células-tronco pluripotentes têm a capacidade de se diferenciar em qualquer tipo de célula do corpo humano e podem se renovar infinitamente. Usar PSCs para criar células imunes no laboratório para tratamentos terapêuticos significa que centenas de doses de um medicamento podem ser derivadas de uma única célula.
Com base em um grande conjunto de trabalhos anteriores na área, Michaels, Edgar e uma equipe do laboratório Zandstra descobriram que fornecer duas proteínas às células-tronco durante uma janela importante de desenvolvimento melhorou a eficiência da produção de células imunes em 80 vezes. Ao trabalhar estritamente com as proteínas DLL4 e VCAM1, em vez das células e soros animais que complicavam os métodos anteriores, o processo de produção torna-se um pipeline cuidadosamente controlado e fácil de replicar.
A melhoria deste pipeline de produção é um passo entre muitos para resolver uma variedade de desafios de saúde humana. Como ampliar um processo de diferenciação celular, como tornar as células boas para matar o câncer e lutar contra outras doenças imunológicas e como entregá-las aos pacientes de maneira segura são questões importantes exploradas simultaneamente pelo laboratório Zandstra e outros grupos de pesquisa .
O Dr. Michaels reconheceu que o trabalho coletivo de milhares de pessoas, cada uma fazendo contribuições importantes, permitiu que este projeto fosse bem-sucedido.
"As pessoas fizeram um tremendo progresso nos últimos 20 anos e esse avanço é uma continuação emocionante", disse ele.
A equipe espera que suas novas descobertas e o trabalho em andamento no laboratório contribuam para futuros pipelines clínicos.
+ Explorar mais Fazendo células T CAR melhores e prontas para imunoterapia contra o câncer
